PFAPA症候群(検査、治療)
検査
PFAPA症候群に特異的な診断検査はない。診断は、病歴と身体所見に基づいて行われる。
免疫グロブリン:発作中はIgDが、高IgD症候群のレベルまではないが、優位に上昇しうる。
プロカルシトニン:発作中に増加しない。これは、PFAPAの患者に特有で、Evidenceはないが、PFAPAの発作と急性細菌感染の区別に役立つ可能性がある。
抗核抗体:健常小児と同様に1/30の頻度でみられる。
ちなみに、PFAPA症候群では抗原提示細胞およびCD4 陽性T細胞の活性化がみれれ、発熱の発作時はIFN-γ、TNF-α、IL-6、IL-18が上昇することが指摘されている。
私見:なお、特異的な診断検査がないと書かれてはいるが、下記の症例のように、サイトカインプロファイルを指導医から提出するよう求められることが多い
周期性発熱で PFAPA 症候群と診断後,扁桃摘出術を施行し軽快した症例
検査例
1:十分な問診(発熱期間、随伴症状、家族歴、出生地等)
2:咽頭培養検査
3:血液検査
a)血算、白血球分画
b)生化学一般、赤沈
c)CRP、血清アミロイドA
d)免疫機能(IgG、A、M、D、CD4/8)
e)補体価
f)抗核抗体・各種自己抗体
g)プロカルシトニン
h)各種サイトカイン
i)血清亜鉛
4:ウイルス検査(EBウイルス、アデノウイルス)
5:検尿・検便
6:各種画像検査
7:他疾患との識別が必要な場合には遺伝子検査
鑑別が必要な疾患
1:他の自己炎症疾患との識別(FMF、TRAPS、HIDSとの識別が必要)
2:周期性好中球減少症
3:全身型若年性突発性関節炎
4:ベーチェット病
5:その他(クローン病、感染症、習慣性扁桃腺炎など)
治療
・NSAIDs
多くの場合有効性が一過性か、無効が多い。
・タガメット(一般名:シメチジン)
H2ブロッカーに分類される薬。Th1へ過剰に傾いた免疫をTh2へ戻すような免疫調節作用があり、20〜40mg / kg /日を12時間毎(最大用量1200mg/日)に通常は投与する。内服を開始後、通常は6〜12ヶ月後に中止する。患者の約1/4 (24〜27%) は発熱エピソードが無くなり、24〜32%が症状頻度または重症度が改善する。
・副腎皮質ステロイド
発熱発作の初期にプレドニンを0.5~1mg/kgを1回ないし2回投与すると、12~24時間以内に症状が70-80%で劇的に改善する。有熱機関の短縮効果はあるが、発熱の反復を抑えることができず、発作間隔が短縮した結果、次の発熱が早くする発来する問題点がある。
・コルヒチン
家族性地中海熱や痛風に使われる薬ですが、PFAPAに対しても有効性を訴える報告がある。(9例にコルヒチン0.5-1㎎を6-48か月投与して8割で発熱間隔が延長した)
・扁桃摘出術、アデノイド切除術
内服薬を使用しても症状が改善しない場合に、外科的切除を行う。60%以上に効果があるが、再発することもある。
参考文献:
1)自己免疫性疾患診療ガイドライン2017
2)塚原 晃弘ら, 小児期に発症し30年以上の経過の後に診断に至ったPFAPA症候群の1例. アレルギー 2020;69(1):53-58
3)村田 卓士ら, PFAPAの診断と治療. Jpn J Clin Immunol. 2007;30(2):101-107.
4)Feder, H, et al. A clinical review of 105 patients with PFAPA. Acta Pædiatrica 2010;99: 178-184.
PFAPA症候群(概念、原因、臨床像、診断)
Periodic fever with aphthous stomatitis, pharyngitis, and adenitis (PFAPA syndrome)
概念や疫学
PFAPA症候群は、周期的発熱、アフタ性口内炎、頸部リンパ節炎、咽頭炎・扁桃炎を随伴し、そのほかにも頭痛や腹痛、関節痛などを合併しうる。周期性発熱症候群の中で、最も頻度が高い。正確な頻度は見逃されている症例も多く分かっていない。
私見:当院は病床が約200床の総合病院で、小児患者が年間7500人程度であるが、2-3年に1人の頻度でPFAPAが発見されているように感じる。
原因
自然免疫にかかわるサイトカイン調節異常が示唆されている。遺伝性は示されていないが、家族内発症はほとんどみられないという報告から3割程度にみられるという報告まで幅がある。家族性症例は、多くが常染色体優性遺伝を示す。ただし、全エクソームシーケンシングによる家族性症例のゲノム解析を行ったが、PFAPAの単一共通遺伝子における変異は検出されてない。なお、PFAPA患者は原則、家族性地中海熱遺伝子(MEFV)、メバロン酸キナーゼ(MVK)、 TNFRSF1A、NLRP3など、他の周期性発熱症候群の疾患にみられる遺伝子変異は検出されない(遺伝子変異を持つ場合、難治性の傾向があった など症例報告が少数ある)。
発症のトリガーは自然免疫の異常応答と考えられ、発熱時には血清中の IL‒ 1bやTNFαなどの pro‒inflammatory cytokines が上昇する。これに引き続き,Type 1 immune response が誘導され、全身性の炎症が起こると推測されている。扁桃摘出術の有効率が高いことから、扁桃になんからの病因がある可能性が考えられている。
臨床像
2~6日間の39℃ 以上の発熱を3~8 週ごと(平均4週)に比較的規則的にくり返す。
まお、村田らの論文3)の既報紹介では、最大14日まで発熱期間が生じている。
定期的な発熱は、1-4歳(原則5歳以下の乳幼児)で出現し、10歳までに自然軽快する。しかし、成人まで定期的な発熱が続き、成人期に診断される例も存在する。塚平らは、小児期に発症し30年以上の経過の後に診断に至った症例を報告している2)。
間欠期は無症状で、発症後、4~8年程度で後遺症なく自然治癒し、成長や精神・運動発達も正常である。時間の経過とともに、発作時の重症度は低下し、発熱回数や発熱期間も減少する。成人まで症状が持続する症例は、発熱回数が低く、発熱期間が短い傾向がみられる。診断する際は、臨床経過の詳細な把握とほかの周期性熱疾患の除外によりなされる。通常、Thomas らや Padeh らにより提唱された基準を用いることが多い3)。自己炎症性疾患診療ガイドライン2017ではThomasの基準を、診断基準として採用している。
PFAPA症候群は家族性地中海熱にみられるような激しい腹痛や胸背部痛、間接症状はなく、他の自己免疫疾患でみられることが多い筋関節痛や皮疹がない2)。
PFAPA:105人の臨床的特徴4)
咽頭炎85%、頚部リンパ節腫脹62%、頭痛42%、口内炎38%、軽度の腹痛41%、嘔吐27%
(加えてUp to dateのPeriodic fever with aphthous stomatitis, pharyngitis, and adenitis には、関節痛:11-42%で、下痢・咳・鼻炎・発疹は報告がほとんどない。成人は小児より胸痛、頭痛、関節痛、筋肉痛、眼症状、発疹の頻度が小児より高かった と記載あり。)
105例における3大症状の繰り返す頻度
|
Not present |
Sometimes present (発熱発作時の50%未満) |
Usually present (発熱発作時の50%以上) |
|
|
62% |
17% |
21% |
|
|
15% |
24% |
61% |
|
|
頚部リンパ腫脹 |
38% |
16% |
46% |
Thomasの診断基準(Thomas KT, et al. Periodic fever syndrome in children. J Pediatr 1999;135:15-21)
Padehの診断基準(Pwdeth S, et al. Auto-inflammatory fever syndromes. Rheum Dis Clin North Am. 2007;33:585-623.)
- 毎月の発熱~規則的に反復する発熱、年齢問わない
- アフタ性口内炎がみられることがある
- 頚部リンパ節炎
- 滲出性扁桃炎があり咽頭培養院生
- エピソード間欠期は完全に症状がない
- 副腎皮質ステロイド1回投与で迅速に反応する
なお、診断するためのフローチャートが自己免疫性疾患ガイドライン2017(自己炎症性疾患診療ガイドライン2017 | Mindsガイドラインライブラリ)や、自己免疫性疾患サイト(自己炎症性疾患サイト [Autoinflammatory Disease Web Site])から出されている。
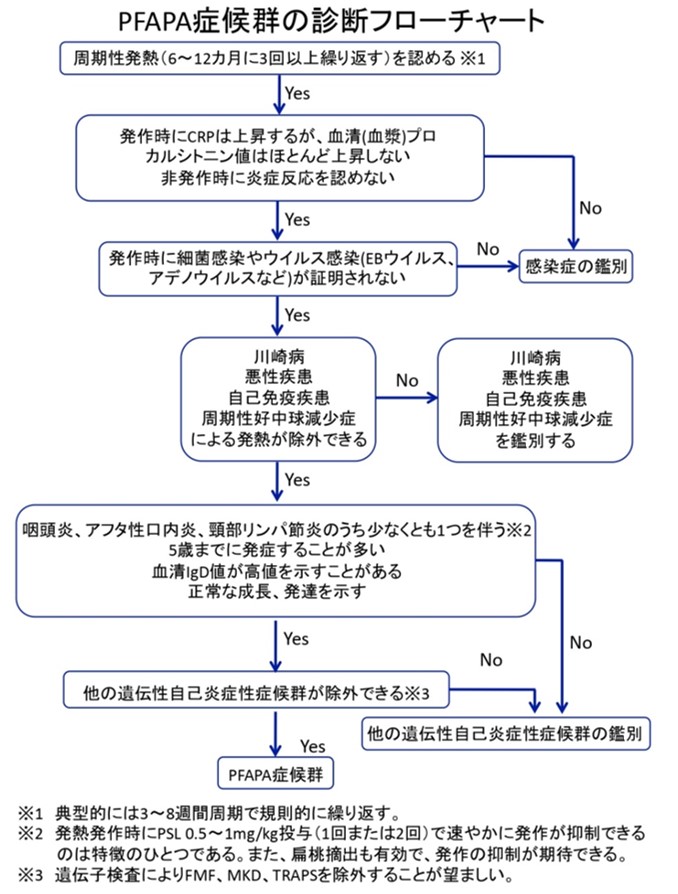
鑑別は、川崎病や悪性疾患、自己免疫疾患、周期性好中球減少症を含めた免疫不全の除外が必要である。特に、白血病/悪性リンパ腫や、FMF、A20ハプロ不全症などは病初期に特徴的な症状うや検査所見を認めず、PFAPAと区別できないことがある。
重要な鑑別疾患のまとめは下記の文献が分かりやすくまとめている。

PFAPAの診断と治療. 村田卓士ら, Jpn J Clin Immuol. 2007:30(2):101-107より引用
https://www.jstage.jst.go.jp/article/jsci/30/2/30_2_101/_article/-char/ja
参考文献:
1)自己免疫性疾患診療ガイドライン2017
2)塚原 晃弘ら, 小児期に発症し30年以上の経過の後に診断に至ったPFAPA症候群の1例. アレルギー 2020;69(1):53-58
3)村田 卓士ら, PFAPAの診断と治療. Jpn J Clin Immunol. 2007;30(2):101-107.
4)Feder, H, et al. A clinical review of 105 patients with PFAPA. Acta Pædiatrica 2010;99: 178-184.
啼泣はエアロゾル発生、感染リスクの増加につながるか?
結論:大声で話すことでさえ、エアロゾルが発生・放出されることが分かっている。
同様の原理で、泣き叫ぶ小児は、エアロゾルを生成・放出するはずである。感染リスクを増加させる証拠は今のところない。
(啼泣によるエアロゾル発生・感染リスクを科学的に証明した文献はなかった。しかし、原理を考えると啼泣はエアロゾルを発生させる。と警鐘を鳴らしている論文はある。)
啼泣とエアロゾルについて触れている論文は検索できたものは下記のみ。今後のEvidence蓄積が望まれる。
Does a Crying Child Enhance the Risk for COVID-19 Transmission?
Indian Pediatr. 2020; 57(6): 586–587.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7340728/
論文の訳:
日常的な小児科外来診療で、COVID以外の症例(呼吸器症状のない発熱児)に対し、適切な手指衛生と手袋・サージカルマスクの装着が推奨される。ただし、エアロゾル発生処置(AGP)では、N95マスクと追加の個人保護具(PPE)が推奨される。エアロゾルは、気体中に浮遊する微小な液体または固体の粒子と周囲の気体の混合体で、エアロゾルの程度は様々だが、くしゃみ、咳、会話、通常の呼吸でも発生する。
AGPは、医療従事者がさらされるSARS-COV-2を含めた急性呼吸器感染の原因となるエアロゾルや飛沫を生成すると考えられている。AGPは医療処置を実施したときに生成される(例えば、挿管、用手換気、非侵襲的換気、気管切開)。ただし、感染リスクが、直接的な空中伝播によるものか、呼吸器飛沫への二次暴露かどうか、はっきりしていない。
大声で話すことでさえ、エアロゾルが発生・放出されることが分かっている。
泣き叫ぶ小児においても、同様の原理でエアロゾルが生成・放出されるはずである。
ただし、啼泣とエアロゾル生成増加による感染リスクへの影響は、現在まで証明されていない。
パンデミックの状況下で、3点ほど医療者は熟考する必要がある。
ネブライザー(吸入療法)は、エアロゾル感染のリスクを増加させるか?
ネブライザー(吸入療法)は、エアロゾル感染のリスクを増加させるか?
結論:十分なEvidenceがまだ不足しているが、ネブライザーは、エアロゾルによる感染リスクを増加させる可能性が高い
【エアロゾル感染と処置についての現状】
呼吸器病原体の発生源としてエアロゾルおよび液滴を生成すると考えられている手順には、陽圧換気(BiPAPおよびCPAP)、気管内挿管、気道吸引、高周波振動換気(HFOV)、気管切開、胸部理学療法、ネブライザー治療、痰誘導、および気管支鏡検査などがある。これらの手順は咳を刺激し、エアロゾルの生成を促進することが知られているが、感染の伝播のリスクのEvidenceの詳細はわかってない部分が多い。各国のCOVID19ガイドラインでも、Evidenceが不透明な処置に関しては、感染予防策への言及があいまいな表現も見受けられる。
【エアロゾルと感染】
エアロゾルの定義は「気体とその気体中に浮遊する固 体もしくは液体の粒子」。よって、飛沫も飛沫核も空中に浮いている限りエアロゾルであり、エアロゾルを吸っての感染「エアロゾル感染」という表現は、空気を介した感染(空気感染)の実態をより的確に示した用語である。
【エアロゾルを発生させる処置】
https://www.atsjournals.org/doi/abs/10.1164/rccm.2024P13


ネブライザー処置は、OR 0.9(95%CI 0.1,13.6)で、統計的にリスクが低いように、考えられるが、この解釈には注意が必要である。
この論文では、ネブライザーのリスクを、3つのコホート研究から判定したが、
2つのコホート研究(Loebら, Raboudら)が、ネブライザー治療はリスクになると報告している。
しかし、別の1つのコホート研究(Wong ら)はリスクにならないと報告している。このWongらの報告では、SARS感染のリスクが高い(ベッドサイドで臨床評価を行った)医学生も用いて分析されており、医学生がネブライザー療法が使用される前からSARS感染のリスクが高い点や、医学生の感染管理対策のトレーニングを評価がなされていない点から、医学生がバイアスとなりネブライザー処置のリスクを低く見積もる原因になった可能性がある。Wongらのデータを除外して、LoebらとRaboudetらによるコホート研究のみ用いて統計すると、OR 3.7(95%CI 0.7,19.5)であった。
感染予防の観点からは、統計的な有意差が確認されていないものの、リスクは高いと想定しておいたほうが望ましい。
そのほかの危険が高い処置のエアロゾル感染リスクをまとめると下記となる。
・リスクが高く、統計的にも有意差がある:気管挿管OR 6.6(95%CI 4.1, 10.6)、非侵襲的換気(OR 3.1; 95%CI 1.4, 6.8)、気管切開(OR 4.2;95%CI 1.5, 11.5)、挿管前の手動換気(OR 2.8; 95%CI 1.3, 6.4)
- Loebら:SARS among critical care nurses, Toronto. Emerg Infect Dis. 2004;10:251–255.
- Raboudら, Risk factors for SARS transmission from patients requiring intubation: a multicentre investigation in Toronto, Canada. PLoS ONE 5:e10717.
- Wongら:Cluster of SARS among medical students exposed to single patient, Hong Kong. Emerg Infect Dis. 2004;10:269–276
最強コスパの英語独学法:英語日記とオンライン英会話の使い方
今年1年間の目標、『患者と日常英会話が可能になる』に設定した。
というのは嘘で、幼い息子が公文で英語が始まったので父親として恰好つけるために頑張ろう というのが本音。
新井リオさんの著書:『英語日記Boy』が非常に革命的とのことで、まとめた。
結論:最強コスパの英語独学法
Step 1 毎日、日記を日本語で書いて、英語に訳す
Step 2 印象深い1文をオンライン英会話で毎日添削
Step 3 添削文章を毎日英語版Siriに話しかけ発語矯正
Step 4 文章を毎日シャドーイング(自分の声を録音しながら30回、Siriに話しかけ30回、独り言で40回の計100回)
以上を、ひたすら、毎日・繰り返す。
そのほかにも、
積極的に、1日の中で、英語に触れる時間を増やす。
英語ニュースアプリや、SNSで英語をつぶやく、英ラジオ、英漫画を読むなど日常生活で英語に触れる時間を増やすことも大切。英語版漫画はDeath noteが最強。
『金がなくてもアイデア次第で何とかなる』
⇒英会話の場合は、オンライン英会話が月額おおむね6000円程度で、毎日約30分も英語教師を独り占めできる。この制度は革命。
新型コロナウイルスのVital sign(酸素飽和度)のモニタイング回数
厚生労働省が提出している手引きでは、重症度分類および管理について、中等症Ⅰでは酸素飽和度の測定は1日3回を推奨している。しかし経験症例において、入院時に中等症と判断した症例へ1日3回の断続的モニタリングでは、COVID19に合併症をきたし徐々に悪化していく患者の状態に気づくことが、遅れた。ので、この点は改善すべき課題と考えた。
日本では中等症Ⅰ以外の重症度においては、明確なモニタリング回数への言及がなく、実際の臨床現場でコロナウイルス感染症に1人対応する地域病院では、指示に困る。
加えて、酸素飽和度と呼吸の状態から、重症度を判定する分類は、WHOを含めた海外とは異なる分類法で、日本独自である点に留意する必要がある。
海外のモニタリング回数がどのように設定されているか調べた。
WHOや米国の国立衛生研究所、中国保健省が、それぞれCOVID19管理についてのガイダンスを出しているが、いずれもモニタリング回数への詳細な言及はなく、「Closely」といった表現にとどまっている。
Up to dateを用いても、モニタリング回数について言及はなかったが、
Up to dateのCoronavirus disease 2019 (COVID-19): Management in hospitalized adults
には、米国のいくつかの学術医療機関で、公的に利用可能なCOVID-19管理プロトコルが開発されている。と記載があり、その中のBrigham and Women's Hospitalにはモニタリング回数を含めて、詳細なプロトコルが記載されていた。また、PPEも含めてEvidenceも記載しながら、COVID19の入院管理指針が詳細に記載されていて、非常に参考になる。
Brigham and Women's HospitalのCOVID19プロトコルVersion2
https://covidprotocols.org/en/
Patient assessment⇒Vitals and Monitoringより

シンエヴァンゲリオン. アスカの取り出した封印柱の長さは?解剖学的に最大何㎝?
シンエヴァンゲリオンを見た。その時に生じた疑問。
眼帯をしたアスカが、使徒化するために眼帯を外し、左目から棒(封印柱)を引き抜くシーンがあります。そこで生じた疑問。
『解剖学的に、最大何㎝の長さの物(封印柱)なら、14歳の子供の眼窩に、現実で仕込めるか。』
生じた疑問を調べた。
結論:現実世界でも、14歳の子供の正面 斜め23度の角度から、地面と水平に封印柱を眼窩内に挿入した場合、最大で5.3㎝の長さの封印柱を挿入可能
前提条件の設定:
式波・アスカ・ラングレー と同じ14歳で標準的な体格(身長164cm、体重 59kg)の子供に、地面と水平に封印柱(のような物体)を挿入した場合、最大何㎝までなら、現実世界で眼窩内に仕込めるか。
なお、眼窩を超えてしまうと、脳に貫通してしまうため、封印柱(のような物体)を仕込む場所は、眼窩内に限定する。なお、論文検索も含めて、1時間以内に調べられた範囲で考察する。
【挿入方法の検討、眼窩の解剖】

http://schorlab.berkeley.edu/passpro/oculomotor/html/chapter_5.html
眼窩内の解剖を水平断で示す。眼窩内は、青線のように正面からの垂線ではなく、被験者が斜め23度を向いて赤線に沿って挿入した場合に、眼窩内の最長がとれる。
したがって、眼窩に異物を最長径で挿入する場合は、被験者の斜め23度から物体を挿入する必要がある。
【眼窩の深さ】
日本人の正常成人の眼窩の容積は女性で約20.9cm3,海外では15歳女性の約24cm3と、日本と海外では、差がある。
アスカはドイツ3/4、日本1/4の混血児 ということなので、日本人のデータを用いるのではなく、ドイツ人のデータを用いることが望ましいが、探すのが大変なので、日本以外の海外の論文を広く調べた。
海外における眼窩の深さを検討した論文を検索した。
Variations in Eyeball Diameters of the Healthy Adults - Dimensions

成人の眼窩の深さを、上記の方法で測定した。測定した眼窩の深さは下記。

表から、左目の眼窩内の深さは、48.396 ± 4.7mmであった。したがって、左目の眼窩の最大長は、約5.3㎝。
また、海外における、「成長と眼窩の深さ」に関する論文を引用すると、

上記のように14歳と14歳以上で、眼窩の深さに大きな差は認めなかった。
したがって、成人の眼窩の深さを14歳という年齢を加味して補正する必要なし。
1時間で調べることができた論文内容をまとめると、
結論:現実世界でも、14歳の子供の正面 斜め23度の角度から、地面と水平に封印柱を眼窩内に挿入した場合、最大で5.3㎝までなら封印柱を挿入可能
腸重積の整復(空気整復)と院内プロトコル
当院は長年勤務している年配の小児科医師1名、1-2年周期で交代する若手医師1名の2名体制ですが、腸重積のプロトコルもなく、整復方法は、インターネット上にも、あまり記載してくれていないです。
当院は人手がないので、手技中の超音波担当者の確保が難しく、空気整復を行うことにします。また、腸重積の物品セットを作成して常備することにします。
使用するカテーテルですが、尿道用カテは細くて空気が漏れやすいので、コスト!コスト!と言わずに、ちゃんと肛門用カテーテルを買ってほしいです。
当院は、肛門用カテがないので、尿道用カテを代用しています。なんとか整復できるものの・・・空気が漏れやすく やりにくいです。


【空気整復の準備】
・モニターの準備、酸素マスクの準備、便培養の準備、輸液ルート:細胞外液
・鎮静:患児の意識状態の把握が困難となるため、原則 使用しない
【空気整復の手順】
① 小児科外来処置室の棚にある「腸重積症セット」を持参して透視室へ行く
スタッフは医師の他に2名(看護師1名と、できれば上級医がいることが望ましい)
② モニターを装着し酸素マスクの準備をする。透視台に防水シーツを敷き、その上に児を寝かせ、物品を並べる
③ 上半身まで衣類を上げ、腹部を観察しやすいようにし、オムツを開いて臀部の下に敷く。体格に合わせ、挿入可能なできるだけ大きいバルーンカテーテルを選
④ 空気が漏れないようにカテーテル挿入・固定する(成功のためには、空気が漏れない工夫が大事)
1.バルーンの根元から約1㎝部分を持ち、1㎝程度 挿入する
2.バルーンを膨らませ、軽くチューブを引き、肛門倫に固定する
3.チューブの根元を大腿の皮膚に固定する
4.両脇の臀部を引き寄せ、肛門のチューブを挟んで、交差するように固定する
5.膝や大腿を弾性包帯で固定する
6.(可能なら空気が漏れにくいように)介助者1名が、両手で、お尻を肛門側に力をいれ、加圧中は、外力も用いて肛門を閉める

⑥ 透視を行い腹部全域が撮影できる位置を決める
撮影ポイントは整復前、先進部(カニ爪サイン)、整復終了後の最低3枚は撮影する
⑦ 圧力計を見ながら60mmHgから徐々に上げていく。途中で数回撮影しながら進行具合を確認する。最高圧は120mmHgまでとする(高圧での加圧は1回3分まで、放射線照射時間は可能な限り短く、最大でも10-15分以下が望ましい)
最高圧120mmHgを3回試みて、無理なら高次医療機関へ連絡する
⑧ 整復できたか評価する
- 重積の消失、2. 空気の回腸への逆流、3. 空気で拡張した回腸、
- 整復後に嵌入した腸管がない
⑨ Y字管前をペアンで挟んでから、腸内ガスを抜き終了する。排便があれば便検査を行う。以上で終了する。
*ガストログラフィン整復は、こちらのスライド28ページが参考になります。
小児と成人の高カリウム血症の診断と治療管理②(検査と治療の総論)
【結論】
●日本国内の薬品名、保険記載の投与量などを勘案
⇒高K血症の検査・治療方法を下記にまとめた。使用は自己責任で・・・


上記が大切なすべて。
不足分は、
も参考。
下記からは参考文献からの引用で上記と一部重複する。
GFRおよびアルドステロン値に基づくアルゴリズム

上記に従い原因検索を遂行。
緊急性の評価:バイタル測定、K値、心電図
鑑別のための情報:問診、eGFR、血ガス、逸脱酵素(ASTやLDH・CKなど)、尿中K、尿中Cre、レニン、アルドステロン
TTKG(尿浸透圧、血清浸透圧:Up to dateで最近は意味ないと記載 出すかは上級医と相談)
Pediatr Nephrol 2011 Mar; 26(3): 377–384. より
偽性高カリウム血症
明白な誘因がない場合に考慮する。溶血(毛細血管サンプリングなど)、白血球増加症、血小板増加症、採血管へのEDTA-2K混入、未分離血液の長期保存 で生じる
高カリウム血症の検査
|
検査 |
鑑別診断 |
|
血球数 |
溶血性貧血、HUS、血小板増加症、感染症 |
|
血液ガス |
アシドーシス |
|
浸透圧 |
TTKG計算 |
|
Cre、BUN |
腎不全 |
|
CK |
横紋筋融解症 |
|
ALT |
溶血、腫瘍崩壊 |
|
溶血、腫瘍崩壊 |
|
|
Glu、HbA1c |
糖尿病 |
|
レニン、アルドステロン、アンギオテンシン |
低レニン血性低アルドステロン、偽性アルドステロン症 |
|
血中コルチゾール |
先天性副腎過形成 |
|
11βOH/21OH/17OHプロゲステロン |
|
|
尿中K、Na、Cre |
塩類漏出 |
|
尿中Alb |
タンパク尿 |
|
TTKG |
腎応答正常なら高K血症で高い(通常> 10) |
|
高K血症時の不適切な低TTKGは |
|
|
低アルドステロン症または腎尿細管欠損を示唆 |
高カリウム血症の管理
Step1:原因評価、ECGモニタリング
重度の高K血症またはECG変化があればICU入室
10%グルコン酸Ca投与(禁忌:ジゴキシン中毒、高カルシウム血症)
Step2:カリウム上昇の原因を排除
薬剤、サプリメント、K含有量の多い食事を中止
Step3:細胞外空間へのカリウムシフト増加治療
GI療法 電解質とGluモニタリングが必要
低血糖に注意し血糖値:10-15 mmol / lに維持を目指す
β刺激薬 サルブタモールの低下効果は2時間後に1.6-1.7 mmol / lの平均減少。高カリウム血症を伴う非小児期早期腎における直腸カチオン交換樹脂よりも安全であり優れていることが示されている。
Step4:カリウム排泄量を増加させる
ループ利尿薬 腎機能残存例に用いる
イオン交換樹脂 1-2時間後に効果発現、4-6時間持続する
腎代替療法
治療薬剤について:

参考文献:
・Up to date「Causes, Clinical manifestions, and evaluation of Hyperkalemia in Children」
・Pathogenesis, diagnosis and management of hyperkalemia. Pediatr Nephrol 2011 Mar; 26(3): 377–384.
・内科救急診療指針2016
小児と成人のコロナウイルス感染まとめ(小児と成人の比較、川崎病様のコロナ感染)
【今日の内容】
●l小児と成人におけるCOVID-19の特徴を整理する
●COVIDー19の検査適応を知る
●MIS-C(川崎病様コロナ)を知る
●COVID-19の小児例は
呼吸器障害以外に、川崎病や心筋障害に注意する

















虫垂の描出法
小児虫垂炎の検査制度
|
診断精度 |
感度 |
特異度 |
|
エコー |
88% |
94% |
|
CT |
94% |
95% |
Pediatric Appendicitis Score
|
項目 |
スコア |
|
咳嗽/打診/跳躍時の右下腹部痛 |
2 |
|
食欲不振 |
1 |
|
発熱(38度以上) |
1 |
|
嘔気/嘔吐 |
1 |
|
右下腹部の圧痛 |
2 |
|
白血球>10000/µl |
1 |
|
多核好中球数>7500/µl |
1 |
|
疼痛部位の移動 |
1 |
|
虫垂炎の可能性 |
検査 |
|
|
3点以下 |
2% 以下 |
不要 |
|
4-6点 |
8-48% |
検討 |
|
7点以上 |
78-96% |
必須 |
4点以上で検査考慮、7点以上で検査必須
虫垂の解剖
短径≦6mm、長さ 6-10㎝、虫垂の起始は Macburney点、圧迫でつぶれる、蠕動なし、短軸:円形




参考動画:
https://www.youtube.com/watch?v=-pElyV8KUjU
How to identify appendicitis with the help of ultrasound imaging. 1分30秒から
Nuck管水腫
【病歴】若年女性。左鼠径部の膨隆で受診した。左鼠径部にのう胞性病変あり。
Acta Radiol Open. 2019 Dec; 8(12): 2058460119889867.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6902399/

診断は?
続きを読むコロナウイルスにおける科学的なマスクの効果
ウイルス感染における
サージカルマスク着用と、飛沫やエアロゾルのウイルス検出量について
Respiratory virus shedding in exhaled breath and efficacy of face masks.
Nature Medicine 2020. 4. 3 published
https://www.nature.com/articles/s41591-020-0843-2#Tab2
結論:サージカルマスクをした場合、コロナウイルス感染者においては、飛沫とエアロゾルでウイルスは検出されなかった。
背景:サージカルマスクが、呼吸器感染を起こすウイルス伝播を予防する効果があるか、検証する
方法:コロナウイルス(新型コロナウイルスではなく、通常のコロナウイルス)、インフルエンザウイルス、もしくはライノウイルス(風邪の原因で一番多いウイルス)に感染した246人の呼気サンプルを採取した。
マスクをしない群(122人)とマスクをする群(124人)の2つに分け、30分間、呼気を採取し、直径5μM以上の飛沫と、それ未満のエアロゾルに分け、それぞれのウイルス量を測定した。
結果:
(コロナウイルス)
マスクをしている場合、ウイルスが検出されなかった(図を参照)。
マスクなしの場合、飛沫は30%、エアロゾルは40%にウイルスが検出された
(インフルエンザウイルス)
マスクをしている場合、飛沫は4%、エアロゾルは1/3でウイルス検出された
マスクなしの場合、飛沫は26%、エアロゾルは35%にウイルスが検出された
(ライノウイルス)
マスクの有無にかかわらず、飛沫とエアロゾルで同等にウイルスが検出された
まろめると・・・
・マスクをした場合、コロナウイルス感染者においては、飛沫とエアロゾルでウイルスは検出されなかった。インフルエンザ感染者の飛沫のおいてもマスク着用群ではウイルスが検出されなかった。しかし、インフルエンザ感染者のエアロゾル、ライノウイルス感染者の飛沫やエアロゾルにおいては、マスクの効果は認められなかった。
・マスクをしていない場合、各ウイルスに感染した患者の約1/3で飛沫やエアロゾルでウイルスが検出された。


小児における新型コロナウイルス(COVID19)の臨床的特徴や症状、成人との比較
COVID-19小児例の臨床的特徴
Lancet Infect Dis. Published online March 25,2020.
https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(20)30198-5/fulltext
背景
2020年1月17日から3月1日までの間に、寧波と温州(中国、浙江省)で661例のCOVID-19が報告され、うち小児例(0-16歳)は36人(5%)であった。36例の陳勝的特徴を報告する。診断は上咽頭ぬぐい液のRT-PCRを用いた。
結語
CTで肺炎像があった19人、無症候性や上気道炎の17人を比較した。
肺炎を有する症例は、リンパ球減少、高体温、プロカルシトニン高値、D-dimer高値、CK-MB高値が見られた。
重症度は下記で定義
|
軽症 Mild |
中等症 Moderate |
重症 Severe |
致死的 Critical |
|
上気道症状のみ |
軽症の肺炎 |
肺炎+重症所見 呼吸窮迫 低酸素血症 意識障害なし 心筋障害 肝機能異常 DIC 横紋筋融解など |
呼吸補助を要する敗血症性ショック ICU要す臓器障害 |
○重症度別のコロナウイルス感染による臨床症状


感染経路
32人(89%)が両親からの伝番感染
12人(33%)が流行地区への曝露
重症度
軽症(17人、47%)、うち無症状は7人(14%)
中等症(19人、53%)
重症や致死的例なし
症状
37度以上の発熱(36%)、乾性咳(19%)、咽頭痛(6%)、嘔吐と下痢(6%)、多呼吸(3%)、咽頭発赤(3%)
検査
肺炎を有すると、有意にリンパ球減少・高体温・PCT高値・Dダイマー高値・CK-MB高値 が見られた
○小児と成人の臨床症状の比較

成人と比較し小児は、症状が軽い
リンパ球・白血球減少、心筋酵素上昇の有病率は同じ
小児 成人
発熱 36% 86%
咳 19% 62%
肺炎 53% 95%
CRP上昇 3% 49%
重症例 0% 23%